Уже більший час Український центр суспільних даних працює із темою паліативної допомоги, даними, що дотичні до паліативної допомоги.
Прагнучи вирішити досить практичну і прикладну проблему щодо обліку і статистичної звітності у сфері паліативної допомоги, ми стикнулися із поширеним нерозумінням суті і завдань паліативної допомоги — зокрема серед медиків.
Відтак, неможливо обліковувати те, що не має спільного розуміння.
В останній нашій публікації “Дані для паліативної допомоги” вступний розділ присвячено визначенням паліативної допомоги. Для зручності читання виносимо його в окремий матеріал тут.
Паліативна допомога
Здавалося б, уже скільки сказано про паліативну допомогу — що це, навіщо вона потрібна, але, на нашу думку, надати визначення паліативної допомоги ще у цій публікації не буде зайвим аж ніяк. Це важливо з двох причин. По-перше, паліативна допомога визначена як така, що надається державою безоплатно — відповідно до Закону України “Про державні фінансові гарантії медичного обслуговування населення”. По-друге, досвід комунікації з лікарями, досвід пацієнтів та їх близьких, свідчать про досі, на жаль, глибоке нерозуміння суті паліативної допомоги в Україні — представниками медичної системи.
Паліативна допомога — це вид медичної допомоги для людей із серйозними хворобами. Завданням цього типу допомоги є полегшити симптоми і зменшити страждання від серйозної хвороби. Мета — покращити якість життя як пацієнта, так і сім’ї, рідних та близьких.
Паліативна допомога — це додатковий рівень, або ж шар медичної допомоги, може надаватися у будь-якому віці, на будь-якому етапі серйозної хвороби, і може надаватися ОДНОЧАСНО, паралельно із радикальною (куративною) терапією. Її має надавати спеціально підготовлена команда лікарів, медсестер та інших фахівців, що працюють разом з іншими лікарями пацієнта.
Покращення якості життя
Як зазначає провідна американська організація Центр розвитку паліативної допомоги, команди фахівців з паліативної допомоги мають на меті підвищити якість життя, полегшити симптоми та страждання, спричинені серйозними хворобами, такими як:
- злоякісні новоутворення;
- хронічна серцева недостатність;
- хронічні обструктивні захворювання легень (ХОЗЛ)
- хвороби нирок
- діабет
- хвороби Альцгеймера та Паркінсона
- багато інших
Паліативна допомога полегшує, зокрема, такі симптоми, від яких страждає пацієнт:
- біль (гострий та хронічний)
- депресія
- задишка, проблеми з диханням
- втома
- закрепи, нудота, втрата апетиту
- безсоння, тривожність
- а також інші симптоми, від яких страждає пацієнт.
Паліативна допомога — часто асоціюється лише з термінальними хворими, з допомогою в останній період життя невиліковно хворого (що включає, в першу чергу знеболення). Так, паліативна допомога включає це (те, що називається end-of-life care, допомога наприкінці життя). Але саме поняття значно ширше.
ВООЗ (Всесвітня організація охорони здоров’я) дає таке визначення паліативної допомоги:
“Паліативна допомога — це підхід, який покращує якість життя пацієнтів та їх сімей, що стоять перед проблемами, пов’язаними з хворобою, що загрожує життю, через запобігання і полегшення страждань шляхом ранньої ідентифікації та бездоганної оцінки та лікування болю та інших проблем, фізичних, психосоціальних і духовних. Паліативна допомога:
- забезпечує полегшення болю та інших неприємних симптомів;
- є життєствердною та вважає смерть нормальним природним процесом;
- не має наміру ані прискорити, ані відкласти смерть;
- інтегрує психологічні та духовні аспекти догляду за пацієнтами;
- пропонує систему, яка допомагає пацієнтам якнайактивніше жити до смерті;
- пропонує систему підтримки, яка допомагає сім’ї впоратися з хворобою пацієнта та власним горем втрати;
- використовує командний підхід до задоволення потреб пацієнтів та їх сімей, у тому числі консультування щодо втрати здоров’я, якщо це вказано;
- підвищує якість життя і може також позитивно вплинути на хід захворювання;
- застосовується на початку хвороби, у поєднанні з іншими методами лікування, призначеними для продовження життя, такими як хіміотерапія або променева терапія, а також включає в себе дослідження, необхідні для кращого розуміння та лікування складних клінічних ускладнень”.
Як зазначає Національна служба здоров’я Великої Британії (National Health Service, NHS), паліативна допомога — це не лише для “кінця життя”, пацієнт може отримувати паліативну допомогу й раніше у ході хвороби, отримуючи інше лікування тяжкого захворювання. Паліативна допомога може полегшити біль та інші важкі симптоми, але також включає психологічну, соціальну та духовну підтримку для пацієнта, його рідних чи доглядальників.
Тому, надзвичайно важливо мислити у парадигмі “паліативного підходу”, холістичного (цілісного) підходу — що розглядає пацієнта як “цілісну” людину, усю людину, а не лише якусь її хворобу чи окремі симптоми.
Допомога наприкінці життя
Допомога наприкінці життя (end of life care) має початися тоді, коли пацієнт її потребує, і може тривати кілька днів, кілька місяців, або ж років. Вважається, що людина входить у період кінця життя, коли вона з високою ймовірністю може померти протягом наступних 12 місяців (хоча, очевидно, це не завжди можна передбачити). Тому, як зазначають фахівці NHS, до людей, що потребують допомоги наприкінці життя, відносять тих, чия скора смерть є очевидною, а також тих, хто:
- Має серйозну невиліковну хворобу, таку як рак, деменцію, або хворобу рухового нейрону;
- Загалом дуже немічний, і має супутні стани, що можуть призвести до смерті протягом 12 місяців;
- Має високий ризик померти від раптової кризи у наявному стані;
- Має гострий стан, що загрожує життю, спричинений катастрофічною подією – такою як аварія або інсульт.
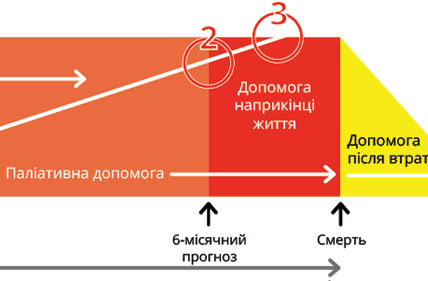
Рання ідентифікація, максимально точно поставлений діагноз щодо захворювання чи станів, що загрожують життю — надзвичайно важливі як для лікування хвороби, так і для грамотного планування супутньої паліативної допомоги. При цьому співвідношення куративної (радикальної) терапії, паліативної допомоги, та допомоги наприкінці життя можна описати за допомогою діаграми:
Еволюція моделі паліативної допомоги

(Адаптовано з видання Comprehensive Guidelines for TB and DRTB Palliative Care and Support, USAID, University Research Co., LLC, May 2015)
На жаль, в Україні часто побутує розуміння, що паліативна допомога — це виключно допомога наприкінці життя, і причому така, що виключає надання радикальної терапії (наприклад, протиракової хіміотерапії). На наведеній вище діаграмі видно три ключові моменти, коли мають бути прийняті рішення:
- Момент постановки діагноза, що загрожує життю — початок паліативної допомоги.
- Момент, коли лікування, що спрямоване на вилікування (радикальне, куративне), переходить у фазу такого, що підтримує життя (може продовжити життя, може зменшити набряк, сповільнити метастазування), або в паліативних цілях.
- Момент, коли будь-яке етіотропне лікування (наприклад, протиракове) завершується, оскільки шкода від нього починає переважати над користю, і для блага пацієнта (для кращого самопочуття), таке лікування треба припиняти.
Хоча бюрократичні бар’єри доступу до опіоїдних анальгетиків в Україні подолано (зокрема, прийнято постанову КМУ №333, яка суттєво спрощує процес призначення та виконання призначень опіоїдних анальгетиків), призначення опіоїдів для пацієнтів, що їх потребують, залишається незадовільним. Так, як свідчать результати вибіркового дослідження, проведеного правозахисними організаціями, не досягнуто очікуваного рівня успішного знеболення у 80-90% осіб, що цього потребують, умовно успішне знеболення досягнуто у 5-14% пацієнтів (“Неконтрольований біль — 2016: що змінилось? Доповідь правозахисних організацій”, Інститут правових досліджень і стратегій, 2017 р.). Тобто, в Україні величезні проблеми із наданням допомоги наприкінці життя (ефективне знеболення — ключовий її компонент), не кажучи вже про паліативну допомогу в ширшому розумінні.
У той же час, відповідно до Закону “Про державні фінансові гарантії медичного обслуговування населення”, паліативна допомога входить до “зеленого списку” видів медичної допомоги, витрати на які мають покриватися державою.
Втім, відшкодовувати витрати на медичну допомогу, в тому числі на паліативну, новостворена Національна служба здоров’я України, зможе лише на підставі точних даних. Так, як зазначив голова НСЗУ Олег Петренко, “Основним принципом реформи фінансування є: немає даних — немає фінансування. Установи і лікарі звикнуть до того, що вони повинні звітувати. Ми будемо бачити інформацію: скільки звернень, з якого приводу, скільки направлень виписано, скільки діагностики”.
Даними, про які йдеться, є задокументована медична інформація про:
- Пацієнта, який потребував паліативної допомоги;
- Послуги, які були фактично надані пацієнту;
- Надавача цих послуг.
Для того, щоб здійснювати свої функції з фінансування, НСЗУ має отримати такі дані, мати можливості для верифікації (перевірки достовірності) отриманої інформації, контролю (аудиту) якості та відповідності наданих послуг. Особливістю нинішньої реформи є те, що ці дані збиратимуться в електронному вигляді. Зазвичай електронні системи збору та обробки медичної інформації базуються на чинних облікових формах первинної медичної документації, але для паліативної допомоги в Україні такі форми наразі відсутні. Тому визначення форми та обсягу даних, які збиратимуться НСЗУ та слугуватимуть основою розрахунків, є актуальним.










 Українська (Україна)
Українська (Україна)  Русский (Россия)
Русский (Россия)  Polski (PL)
Polski (PL)  English (United Kingdom)
English (United Kingdom)